خونگیری شریانی برای ABG

کنتراانديکاسيونها
در صورت وجود نقص شناختهشده در گردش خون جانبي (کولترال) به ديستال اندام فوقاني، خونگيري از شريان راديال کنتراانديکه است. براي ارزيابي کفايت خونرساني جانبي شريان راديال توسط شريان اولنار ميتوان آزمون اصلاحشده آلن را انجام داد (شکل 1). براي انجام اين آزمون، هر دو شريان اولنار و راديال را ببنديد. از بيمار بخواهيد دستش را مشت کند تا خون از دست تخليه شود؛ اين کار بايد به مدت حدود 30 ثانيه انجام پذيرد. سپس از بيمار بخواهيد که مشتش را باز کند، کف دست بيمار بايد سفيد يا رنگپريده به نظر برسد. اکنون فشار را تنها از روي شريان اولنار برداريد. بازگشت رنگ طبيعي در عرض 10 ثانيه نشانگر کفايت خونرساني جانبي است.
در اين مورد که آزمون آلن بتواند به طور دقيق خطر عوارض ايسکميک نادر را پيشبيني کند، توافق نظر وجود ندارد. بر اساس شواهد موجود، استفاده از آن را نه ميتوان رد و نه ميتوان تاييد کرد. روشهاي جايگزين براي سنجش جريان خون جانبي ساعد عبارتند از بررسيهاي جريان به وسيله داپلر رنگي، پلتيسموگرافي و MRI. از اين روشها بيشتر به منظور ارزيابي شريان راديال براي اقدامات تهاجميتر مثل برداشتن شريان براي بايپس کرونر استفاده ميشود.
در بيماران دچار عفونت پوست روي محل نبايد اقدام به خونگيري از شريان راديال نمود. به خاطر افزايش خطر خونريزي و تشکيل هماتوم، در بيماراني که داروهاي ضدانعقاد مصرف ميکنند يا دچار اختلالات انعقادي هستند، بايد تنها در صورتي از اين روش استفاده نمود که انجامش مطلقا ضروري باشد.
CPAP- PEEP
PEEP یک فشار مثبت است که در انتهای بازدم در طی ونتیلاسیون مکانیکی اعمال می گردد. CPAP یک سطح ثابت از فشار مثبت است که در حین تنفس خودبخودی عرضه می شود. تأیید فیزیولوژیک CPAP/PEEP وابسته به اثرات آنها بر تبادلات گازی، کمپلیانس ریوی، همودینامیک سیستمیک است.
اثر بر تبادل گازی:
PEEP/CPAP سبب بهبود اکسیژناسیون بواسطه ی باز کردن آلوئولهای کلاپس شده، توزیع مجدد مایع ریوی و کاهش اختلافV/Q می شود.بکارگیری مجدد آلوئولی شامل مقداری از بافت ریه که هوا وارد آن نمی شود و توسط PEEP/CPAP اتساع یافته، سبب توزیع همگون تر VT و افزایش FRC می شود. علاوه براین، اعمال PEEP/CPAP سبب توزیع مجدد مایع از فضای آلوئولی به فضای بینابینی پری واسکولر و بهبود اختلال V/Q از طریق تغییر مسیر جریان خون از مناطق شنت به مناطق نرمال ریه می شوند.این اثرات بستگی به این دارد که آیا CPAP/PEEP می تواند آلوئولهای کلاپس شده را دوباره پر هوا کرده و در تنفس بکارگیرد یا نه.چنانچه PEEP/CPAP سبب بکارگیری آلوئولهای کلاپس شده توسط تنفس شود، شانت از طریق بهبود اکسیژناسیون و کاهش فضای مرده دیده خواهد شد. از طرف دیگر، اگر پرهوایی آلوئولهای سالم رخ دهد، افزایش Paco2 به دلیل افزایش فضای مرده رخ خواهد داد و کاهش Pao2 اگر PEEP/CPAP موجب کاهش برون ده قلبی شود، رخ خواهد داد.
اثر بر مکانیک تنفس:
کمپلیانس سیستم تنفسی (VT-Ppl-PEEP) منعکس کننده خوبی از قابلیتهای ارتجاعی سیستم تنفسی است.
به کار بردن PEEP/CPAP ممکن است یکی از اثرات زیربر کمپلیانس گردد:
v افزایش کمپلیانس احتمالاً بعلت بکارگیری آلوئولهای کلاپس شده
v عدم تغییر در کمپلیانس که دلالت دارد بر اینکه ونتیلاسیون در بخش خطی منحنی حجم ـ فشارسیستم تنفسی انجام می شود.
v کاهش کمپلیانس که نشان دهنده ی اتساع بیش از حد ریه است.
تفسیر اثرات PEEP/CPAPبر سیستم تنفسی نیازمند ارزیابی مکانیک ریه و مکانیک دیواره قفسه ی سینه است.
اثر بر همودینامیک:
به کار بردن PEEP/CPAP با مکانیسم های مختلفی بر همودینامیک اثر می گذارد: کاهش بازگشت وریدی به سمت راست قلب، افزایش پس بار بطن راست، کاهش کمپلیانس بطنی . کاهش قدرت انقباضی بطن ، در مجموع ، این اثرگذاری بستگی به شرایط اولیه ی حاکم بر بطن و عملکرد بطنی و مکانیک ریه بیمار دارد.در بیماران با عملکرد قلبی نرمال، نتیجه ی اصلی افزایش فشار داخل توراسیک ، عبارت است از کاهش بازگشت وریدی و کاهش برون ده قلبی، چون پره لود بطن راست کاهش می یابد، باید حجم کافی از خون در گردش قبل از اعمال PEEP/CPAP موجود باشد تا از کاهش برون ده بطن راست جلوگیری نماید. در بیماران با عملکرد ضعیف بطن چپ و CHF، افزایش فشار داخل قفسه سینه ای، سبب کاهش فشار ترانس مورال بطن چپ و کاهش پس بار بطن چپ و بهبود عملکرد این بطن می شود. در این بیماران به دلیل افزایش حجم و دیاستولیک، برون ده قلبی نسبت به بازگشت وریدی غیر حساس می شود
بیهوشی و بیماریهای کلیوی
نقش کلیه:
1- دفع مواد زائد 2- تنظیم ترکیب و حجم مایع خارج سلولی 3- حفظ تعادل اسید – باز 4- تنظیم سطح هموگلوبین
جریان خون کلیه :
• 20 % برون ده قلبی را شامل می شود .3/2 آن به کورتکس کلیه می رود .
• جریان خون کلیه و میزان فیلتراسیون گلومرولی (GFR ) در فشار متوسط شریانی بینmmhg 150-60 ثابت می ماند .این توانائی کلیه برای حفظ جریان خون کلیه در تغییرات فشار خون خود تنظمی نامیده می شود.
• خارج از این محدوده جریان خون کلیه وابسته به فشار است.
• عامل موثر دیگر بر جریان خون کلیه سیستم عصبی سمپاتیک و هورمون رنین است.
• تحریک سیستم عصبی سمپاتیک باعث وازوکونستریکشن کلیوی کاهش جریان خون کلیه می شود حتی در حضور حفظ فشار خون در محدوده خودتنظیمی.
• کاهش جریان خون کلیه همچنین باعث ترشح رنین شده که خود رنین باعث کاهش بیشتر جریان خون کلیه می شود .
• GFR حدود ml/min 125 است. 90% ان از توبولهای کلیوی مجددا به مویرگهای گلومرولی باز جذب می شود و به گردش خون بر می گردد.
هورمونها : رنین از دستگاه ژوگستاگلومرولر کلیه ترشح می شود. عوامل موثر در ترشح آن : 1- تحریک سمپاتیک 2- کاهش فشار پرفوزیون کلیه 3- کاهش انتقال سدیم به توبولهای دیستال کلیه .رنین بر آنژیوتانسینوژن پلاسما اثر کرده و آنژیوتانسین 1 درست می شود سپس آنژیوتانسین 1 در ریه به آنژیوتانسین 2 تبدیل می شود. آنژیوتانسین 2 یک تنگ کننده عروق است.همچنین سبب ازاد شدن آلدسترون از آدرنال می شود.
پروستاگلاندینها: با تحریک سمپاتیک و آنژیوتانسین 2 از مدلای کلیه ترشح می شود.تنظیم فعالیت کاتکولامینها را در کلیه به عهده دادند
مدیریت آسم و برنکواسژاسم در بیهوشی
آسم:
بیماری التهابی مزمن راه هوایی دارای مشخصه های زیر
1- انسداد برگشت پذیر راه هوایی
2- التهاب راههای هوایی
3- تشدید پاسخ برونشی ( برونکوکانستریکشن در پاسخ به تحریکاتی همچونآلرژنها , ورزش و تحریکات مکانیکی راه هوایی)
0علایم بالینی و پاراکلینیک:
سرفه , ویزینگ , تنگی نفس , کاهش FEV1 در اسپیرومتری , افزایش قابل توجه در FEV1 درصورت تجویز برونکودیلاتورها , پرهوایی در CXR
0 درمان :
برونکودیلاتورها , کورتیکو استروئیدها
اداره بیهوشی در آسم
1) اقدامات در ارزیابی قبل از عمل:
ارزیابی شدت آسم با انجام اسپیرومتری و گازومتری
پیشگیری حمله آسم با برونکودیلاتور و کورتیکواستروئید
2) ترجیحا استفاده از روشهای رژیونال ولوکال
3) درصورت انجام GA رعایت موارد ذیل
ترجیحا عدم انجام انتوباسیون
ایجاد عمق مناسب بیهوشی
استفاده از کتامین یا پروپوفول به عنوان هوشبر وریدی
استفاده از سووفلوران و ایزوفلوران بعنوان هوشبر استنشاقی
عدم استفاده از شل کننده های عضلانی آزادکننده هیستامین
افزایش زمان بازدم و کاهش تعداد تنفس به 8-6
عدم استفاده از PEEP
خارج کردن لوله تراشه در وضعیت بیهوشی عمیق و در غیر اینصورت استفاده از لیدوکائین
هیدراسیون کافی جهت ترقیق ترشحات ریوی
برونکواسپاسم حین عمل
• علایم : مواجهه با ویزینگ تنفسی ویا مقاومت جدی در برابر ونتیلاسیون
تشخیصهای افتراقی:
1- انسداد مکانیکی لوله تراشه (خم شدن لوله،ترشحات غلیظ )
2- عمق ناکافی بیهوشی (سفتی قفسه سینه بازدم فعال)
3- لوله گذاری داخل برونشی
4- آسپیراسیون
5- ادم ریه
6- آمبولی ریوی
7-پنوموتوراکس
8- حمله حاد آسم
• درمان :
عمیقتر کردن بیهوشی بویژه با هوشبرهای استنشاقی
سالبوتامول
کورتیکواستروئید
سیروز کبدی و بیهوشی
سیروزکبدی میتواند نتیجه نهایی بسیاری از انواع هپاتیت مزمن باشد.
سیروز زمانی ایجاد میشود که ایجاد اسکار در کبد به تخریب ساختار طبیعی آن منجر شود.
آسیت و اسپلنومگالی و واریس مری ( نشانه های افزایش فشارورید پورت), کاهش آلبومین سرم و طولانی شدن زمان پروترومبین (PTT) از نشانه های سیروزهستند.
آمادگی قبل از عمل :
1- ارزیابی و اصلاح وضعیت انعقادی بیمار:
تزریق Vit K در صورت افزایش PTT
تزریق پلاکت در صورت ترومبوسیتوپنی
2- توجه به احتمال هیپوگلیسمی :
سنجش قند خون و تجویز سرم قندی درصورت هیپوگلیسمی
اداره بیمار در هنگام عمل:
1- در سیروز جریان خون کبد شدیدا مخدوش است بنابراین:
a. هوشبرهای تبخیری ( بویژه وبیش از همه هالوتان): باعث انقباض شریان کبدی شده ولذا باید استفاده ازآنها محدود شود.
b. از بروز هیپوتانسیون نیز بدلیل آنکه باعث کاهش: جریان خون کبدی میشود باید اجتناب شود.
2- به اثر تجمعی داروها ناشی از کاهش متابولیسم کبدی توجه شود. ( در میان شل کننده های عضلانی اسکولین , میواکوریوم , آتراکوریوم , سیس آتراکوریوم تنها گزینه های مجاز هستند.)
3- کنترل مکرر قندخون وتجویزسرم قندی در صورت لزوم
4- اجتناب از کارگذاری NGT به دلیل احتمال خونریزی از مری
5- درصورت ضرورت انجام ترانسفیوژن , با سرعت کم انجام شود.( سیترات که به کلسیم متصل میشود توسط کبد متابولیزه میشود.)
نکته : انجام روشهای رژیونال درصورتیکه نگرانی راجع به اختلال انعقادی و هیپوتانسیون وجود نداشته باشد گزینه مطلوبی است .
مایع درمانی
تنظيم مايعات به روش داخل وريدي
مايع درماني
شناخت انواع سرم هاي تزريقي ومحلول ها
انديكاسيون ها
مايعات بدن:
كنترل حجم داخل عروقي از وظايف بيهوشي است و بايد تفسير معيارهاي روتين :فشار خون-نبض- فشار وريد مركزي را بداند .
مايعات داخل سلولي و خارج سلولي و بخش هاي فرعي خارج سلولي (داخل عروقي- بين سلولي)هميشه در تعادل هستند.
(48 تا 68 %)توده ي فونكسيونلي بدن (توده ي بدون چربي)را آب شامل مي شود كه در مورد زنان 50% ( 30 تا 50%) است.
3/1 كل آب بدن يا تقريبا”20% وزن ايده آل بدن را مايع خارج سلولي تشكيل ميدهد.و تابع فشار انكوتيك پروتئين است. و 5/1 اين مقدار پلاسما مي باشد و 5/4 بين سلولي است.
به ادامه مطلب بروید...
هیپرتیروئیدی در بیهوشی
اغلب با افزایش T3 یا T4 وکاهش TSH همراه است.
• علائم به ترتیب شیوع:
گواتر اگزوفتالمی
خستگی ضعف عضلات اسکلتی
کاهش وزن فیبریلاسیون دهلیزی
تاکیکاردی ترمور(لرزش اندامها)
عدم تحمل گرما اضطراب
بویژه در افراد مسن بروز ناگهانی IHD یا نارسایی احتقانی قلب می تواند نشان دهنده هیپرتیروئیدی تشخیص داده نشده باشد.
• درمان:
1. دارویی.........ضدتیروئید مثل متی مازول
بتابلاکرها برای درمان تاکیکاردی , اضطراب و ترمور
2. ید رادیواکتیو
3. جراحی تیروئیدکتومی ساب توتال
نکته : درصد کمی از خانمهای باردار, هیپرتیروئیدی خفیف تا متوسط را بدلیل تغییرات هورمونی ( استروژنی ) درطی بارداری تجربه میکنند که پس از زایمان بهبود می یابد.
• بحران تیروتوکسیکوز:
از اورژانسهای پزشکی است که درفرد دچار هیپرتیروئیدی بویژه همراه با عمل جراحی یا بعد از آن بروز می کند.
• علائم: تاکیکاردی , هیپرترمی , بی قراری , ضعف عضلات اسکلتی , نارسائی احتقانی قلب , شوک
( درحین بیهوشی می تواند علائم هیپرترمی بدخیم را تقلید کند)
• درمان: انفوزیون وریدی محلولهای کریستالوئید سرد – انفوزیون مداوم اسمولول – کورتیزول وریدی –
پروپیل تیو اوراسیل خوراکی
• ارزیابی قبل ازعمل:
جراحی الکتیو باید تازمان نرمال شدن هورمونهای تیروئید وکاهش ضربان قلب به زیر100(به عنوان شاخصی از هیپردینامیک نبودن سیستم قلب وعروق) به تاخیر افتد.
جراحی اورژانس باید حتی الامکان قبل از شروع عمل , با تزریق وریدی بتابلاکرها ضربان قلب را به زیر 100 رساند.
تسکین اضطراب با بنزودیازپینها وعدم استفاده از آنتی کلینرژیکها
بررسی راه هوایی فوقانی برای اطمینان ازعدم وجود انسداد نسبی ناشی از فشار گواتر بر تراشه.
• اینداکشن بیهوشی
• هوشبر:
کتامین نامناسب است.
تیوپنتال بهترین انتخاب است. (دارای خواص ضدتیروئیدی)
• شل کننده عضلانی:
فقط در صورتی که شواهد فشاربرتراشه موجود نباشد.
بهرحال پانکرونیوم نامناسب است.
• انتوباسیون
تجویز دوز کافی داروها جهت ایجاد عمق کافی بیهوشی و استفاده از داروهای کمکی همچون لیدوکائین و اسمولول و انجام سریع انتوباسیون تماما جهت پیشگیری از تحریک سیستم سمپاتیک
• حفظ بیهوشی
• اهداف:
- پرهیز از مصرف داروهای محرک سمپاتیک (آتروپین, اپی نفرین , ایزوپرترنول , دوپامین)
2.عمق کافی بیهوشی برای جلوگیری از هرگونه تحریک سمپاتیک ناشی از استرس جراحی هوشبرهای تبخیری برای مهارسمپاتیک بسیارمناسب هستند. ولی تشدید متابولیسم ناشی از هیپرتیروئیدی , ارگانهای بدن را نسبت به سمیت داروها حساس کرده است بنابراین:
همه هوشبرهای تبخیری (بویژه هالوتان).... سمیت کبدی
سووفلوران ....................................سمیت کلیوی
برآیند: ترجیحا استفاده از ایزوفلوران
پایش مداوم دمای بدن و درصورت لزوم استفاده از سرمهای کریستالوئید سرد و تشکهای خنک کننده
پایش EKG برای تشخیص سریع آریتمیها شامل تاکیکاردی و فیبریلاسیون دهلیزی
حفاظت چشمهای اگزوفتالمیک دربرابر خشکی و زخم قرنیه
درصورت بروز هیپوتانسیون , وازوپرسورها با احتیاط بکارروند
ریکاوری از بیهوشی
جایگزینی گلیکوپیرولات بجای آتروپین در ریورس
پیشگیری از هرنوع عامل محرک سمپاتیک در زمان بیدار کردن و اکستوباسیون بیمار
تسکین کافی درد و کنترل اضطراب در ریکاوری
• بی حسی منطقه ای در هیپرتیروئیدی
روش مناسبی بویژه در صورت وجود نارسایی قلب است.
روش اپیدورال بر اسپینال ارجح است چون بلوک سمپاتیک تدریجی تر دارد که باعث کاهش احتمال بروز هیپوتانسیون شدید می شود.
از اپی نفرین بدلیل جذب سیستمیک بعنوان مکمل استفاده نشود
سداتیو کافی برای پیشگیری از اضطراب تجویز شود.
سیستم mapelson
تعداد زیادی سیستم های مختلف بیهوشی وجوددارد که این کنفرانس یکی از متداول ترین آنها را توضیح می دهد.
این سیستم بیهوشی برای سلامت بیماران ضرور و حائز اهمیت است زیرا بطور منظم و قبل از استفاده از خود سیستم مسیر بیهوشی را کنترل کرده و دارای یک سیستم هوشمند کنترل عملکرد است که همانطوری که گفته شد خصوصا قبل از استفاده از دستگاه مسیر و جریان کار را تنظیم میکند .
معرفی :
این سیستم تنفسی بیهوشی گازهای بیهوشی را از یک دستگاه بیهوشی به سمت بیمار که دستگاه برای او وصل نشده است منتقل میکند
سیستم تنفسی بیهوشی مذکور قادر است تنفس قادر است تنفس خودبخودی را در بیمار کنترل کند و هم میتواند یک فشار مثبت تهویه ای در بیمار به وجود آورد (IPPV) این سیستم شامل یک کیسه مخزن ، لوله های بیهوشی و یک سوپاپ تخلیه ی فشار است .تعدادی از دستگاه های تهویه مکانیکی نیز شامل یک سیستم مخصوص تنفسی مانند manley میباشد سایر دستگاه های تهویه مکانیکی نیز طوری طراحی شده اند که بتوانند براحتی با سیستم های تنفسی طبیعی فرد کار کنند.
به ادامه مطلب بروید....
بیهوشی وجراحی ستون فقرات
در ایالات متحده ، حدود 4.6 میلیون نفر نیازمند جراحی Spine در طول دوره زندگی هستند . این جراحی ها شامل طیف وسیعی اند : از یک میکرودیسککتومی بدلیل هرنیاسیون گرفته تا جراحیهای پیچیده جهت اصلاح دفورمیتی ستون مهره ها .
این پروسیجرها ممکن است ساده یا پیچیده، با اپروچ. post یا ant و با خونریزی حین عمل قابل توجه همراه باشند.
تعداد کمی از این جراحیها مثل دیسککتومی میتوانند تحت Reg.A انجام شوند اما اکثراً نیاز به GA دارند.
در این بیماران بدلیل بیماریهای آرتریت مفصلی همراه ، انجام Intubation ممکن است مشکل باشد (جدول8-70 ) انجام awake Intubation با فیبر اپتیک همراه با Sedation ، امن ترین راه برای GA است و برای بیماران با نا پایداری مهره ها ی گردن که نیازمند Posterior Stabilization هستند، بهترین انتخاب است. بدین صورت که: ابتدا با فیبر اپتیک و در حالت بیدار با سدیشن، Intubate میشوند. سپس در حالیکه Sedate شده اند اما هنوز بیدارند ،تغییر پوزیشن به Prone انجام میشود و سپس در مورد حرکات اندامهای فوقانی و تحتانی ( بمنظور رد کردن آسیب احتمالی به نخاع ) معاینه میشوند و سپس GA برایشان برقرار میشود .
بدلیل اینکه بعضی از اعمال جراحی مهره های گردنی در وضعیت نشسته انجام میشود بایستی احتمال وقوعVenous air embolism را در نظر داشته باشیم. برای یک اپروچ Low Lumbosacral ، بیمار در وضعیت سوپاین قرار میگیرد و هر دو ساق پا در وضعیت Wide واقع میشود بدلیل Pelvic retraction در حین این پوزیشن ، احتمال تحت فشار بودن عروق خونرسان به ساقها وجود دارد لذا یک پالس اکسی متر بایستی روی انگشت بزرگ پا قرار گیرد. در پروسیجرهای توراکولومبارAnterior ، بیمار در وضعیت Lat.decubitus قرار میگیرد و بایستی به وضعیت بازو و اندام تحتانی سمت پائین (Dependent ) و نیز وضعیت گردن توجه کنیم ( جدول9-70 عوارض وضعیت Prone را توصیف میکند ).
جراحیهای اصلاحی پیچیده ستون فقرات شامل بیماران با : کیفوز، اسکولیوز، کیفواسکولیوزو جراحیهای اصلاحی برای بیماران با فیوژن توراکولومبار قبلی می باشد.
به ادامه مطلب بروید...
اصول مراقبت از چشم در بخش ICU
مکانیسم های حفاظتی چشم:
ملتحمه
اشک
رفلکس پلک زدن
ملتحمه:ملتحمه غشا مخاطی نازک و شفافی میباشد که سطح داخلی پلک ها را مفروش کرده و بخش محیطی صلبیه را میپوشاند وچشم را از صدمات مکانیکی و حمله میکروارگانیسم ها حفظ می کند.
اشک جزءمهمی از مکانیسم دفاعی است که محیط مرطوبی را برای اپیتلیوم سطحی چشم فراهم می کند.
اشک یک لوبریکانت طبیعی است که حاوی عوامل انتی باکتریال مثل لیزوزیم،لاکتوفرین،سرولوپلاسمین که مواد خارجی را می شوید وسلولهای مرده را دبرید می کندواز چسبیدن ارگانیسم ها به سطح قرنیه جلوگیری می کند.
پلک زدن:بستن پلک وپلک زدن مانع صدمه وجلوگیری از خشکی چشم می شود واشک را در کل سطح چشم پخش می کند.
بسته شدن پلک یک فرایند فعال است که توسط انقباضات تونیک عضله فوقانی چشم و مهار عضله بالابر سطحی پلک انجام می شود.
دربیماران بخش مراقبت ویژه که بیهوش هستند ویا کاهش سطح هوشیاری دارند وتحت تهویه مکانیکی می باشند این مکانیسم های حفاظتی دچار اختلال شده ودر نتیجه منجربه بروز عوارض در چشم می شود
به ادامه مطلب بروید..
ارزیابی سطح هوشیاری GCS
نمرات دامنه ای از اعداد 3(کمای عمیق) تا 15(طبیعی) را در بر می گیرند. در این مقیاس 3 معیار اصلی وجود دارد، که عبارتند از: واکش باز کردن چشم ها، بهترین پاسخ کلامی، و بهترین پاسخ حرکتی به فرامین کلامی و محرک های دردناک.این مقیاس به ویژه برای پایش تغییرات ایجاد شده بعد از آسیب دیدگی های سر و غیره مفید واقع شود، اما نمی تواند جایگزین بررسی جامع و کامل وضعیت عصبی شود.
درواکنش باز کردن به چشم ها می تواند خود بخودی باشد، که نمره ی 4 می گیرد، اگر نسبت به صدا واکنش نشان داد نمره 3، اگر به درد واکنش نشان داد نمره 2، و در صورت عدم واکنش نمره1.
اگر از روی آگاهی، بهترین پاسخ کلامی را داد نمره ی 5، در حالت گیجی نمره ی 4، در صورت استفاده از لغات نا مناسب، نمره ی 3، صوت های غیر قابل درک نمره ی 2، و به عدم پاسخ نمره ی 1 را می دهیم.
بهترین پاسخ حرکتی: اگر بیمار از دستور اطاعت کرد نمره ی 6، اگر با یک تحریک (درد زا) محل درد را تعیین کرد نمره ی 5، اگر خودش را عقب کشید نمره ی 4، اگر خودش را خم کرد نمره ی 3، و اگر باز کرد نمره ی 2، و اگر نسبت به محرک های درد ناک پاسخی نشان نداد نمره ی 1 را می گیرد.
اگر مجموع نمرات، زیر 7 باشد فرد به کما رفته است. و هر چقدر نمره کمتر باشد، کما عمیق تر است.
باید توجه داده شود که هر چه میزان GCS پایین تر بیاید، نیاز به عمل جراحی افزایش می یابد.
این مقیاس برای کودکان زیر ۳۶ ماه استفاده نمی شود و از مقیاس PGCS استفاده می شود. در این مقیاس در قسمت کلامی دارای تفاوت تشخیصی برای نمره دهی است. و این تفاوت بخاطر عدم توانایی کودک زیر ۳۶ ماه و عدم تسلط وی در صحبت کردن است و بیشتر تمرکز در این ناحیه بر روی خندیدن و گریه کردن نوزاد و نیز توجه به تحریکات محیطی است.
رگ گیری ( برقراری آی وی لاین )
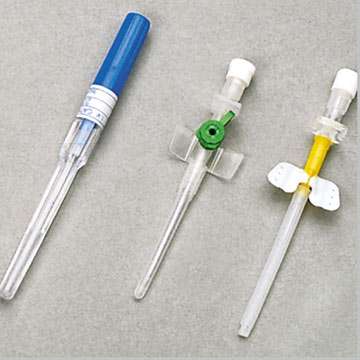
از انجام هرگونه بیهوشی چه عمومی و چه ناحیه ای باید از برقراری یک آی وی لاین خوب برای رساندن مایعات و داروها به بیمارمطمئن بود . در بزرگسالان رگ جلوی آرنج برای این کار بسیار مناسب می باشد . بهتر است از سیاهرگ هایی که از روی مچ و آرنج رد می شوند استفاده نشود چون حالت پوزیشنی پیش می آید و با حرکت دادن دست ممکن است مسیر آی وی لاین مسدود شود . در بزرگسالان وریدهای داخلی یا خارجی ژگولار به ویژه برای کارهای نجات بخشی مفید می باشد . اما این کارها ٬ بخصوص گرفتن ورید ژگولر داخلی نیازمند مهارت کافی می باشد . 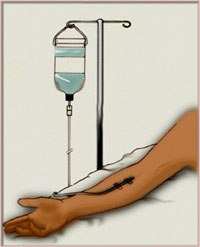
در کودکان با سوزن های کوچک پروانه ای (اسکالپ) می توان از رگ های سر استفاده نمود . چنانچه پیدا کردن رگ موفقیت آمیز نبود ٬ بریدن پوست و دسترسی به رگ های سطحی cut-down) مانند رگ صافن به عنوان یک راه اضافی دسترسی به گردش خون یا تنها راه دسترسی به رگ امکان پذیر و لازم می باشد .
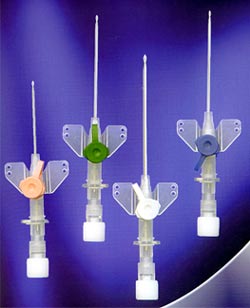
در بعضی از بیماران داشتن دو یا چند رگ لازم است . در حد امکان باید سعی شود که از رگ های اندام تحتانی استفاده نشود ٬ چون احتمال ترومبوز وریدی افزایش می یابد . قبل از اقدام به رگ گیری باید با توجه به سن ٬ نیاز های مایع در مانی ٬ قطر رگ ٬ نوع و طول عمل جراحی و احتمال نیاز به تزریق خون سایز مناسب آنژیوکت را انتخاب کرد .
| دبی (جریان) | طول نیدل | قطر نیدل | رنگ و سایز آنژیوکت | |
| 20ml/min | 19mm | 0.7mm | زرد (24) | |
| 36ml/min | 25mm | 0.9mm | آبی (22) | |
| 61ml/min | 33mm | 1.1mm | صورتی (20) | |
| 90ml/min | 45mm | 1.3mm | سبز (18) | |
| 200ml/min | 45mm | 1.8mm | خاکستری (16) |
جدول تنظیم قطرات سرم
|
میزان سرم ======= مدت سرم |
1000ccسرم |
500ccسرم |
100ccسرم |
| ۱ساعت | ۲۵۰ قطره در دقیقه | ۱۲۵ قطره در دقیقه | ۲۵ قطره در دقیقه |
| ۲ساعت | ۱۲۵ قطره در دقیقه | ۶۳ قطره در دقیقه | ۱۳ قطره در دقیقه |
| ۳ساعت | ۸۴ قطره در دقیقه | ۴۲ قطره در دقیقه | ۹ قطره در دقیقه |
| ۴ساعت | ۶۳ قطره در دقیقه | ۳۱ قطره در دقیقه | ۷ قطره در دقیقه |
| ۶ساعت | ۴۲ قطره در دقیقه | ۲۱ قطره در دقیقه | ۵ قطره در دقیقه |
| ۸ساعت | ۳۲ قطره در دقیقه | ۱۶ قطره در دقیقه | ۴ قطره در دقیقه |
| ۱۰ساعت | ۲۵ قطره در دقیقه | ۱۳ قطره در دقیقه | ۳ قطره در دقیقه |
| ۱۲ساعت | ۲۱ قطره در دقیقه | ۱۱ قطره در دقیقه | ۲ قطره در دقیقه |
| ۲۴ساعت | ۱۱ قطره در دقیقه | ۶ قطره در دقیقه | ۱ قطره در دقیقه |
طبقه بندی وضعیت فیزیکی بیماران از نظر انجمن متخصصین بیهوشی امریکا (ASA)
انجمن متخصصین بیهوشی امریکا (American Society of Anesthesiologists) بیمارانی را که جهت عمل جراحی کاندید می شوند بر اساس وضعیت جسمانی و مستقل از روش جراحی به 6 کلاس درجه بندی می کند که این تقسیم بندی اجازه توصیف کلی وضعیت بیمار را می دهد . کلاس بندی (ASA) بدین صورت است :

ps-1-بیمارانی با سلامتی طبیعی که هیچگونه مشکل سیستمیک مثل مشکلات قلبی ، عروقی ، تنفسی ، غددی و ... نداشته باشند .
مانند : فرد سالمی که جهت عمل هرنیورافی ، استرابیسم ، هموروئید ، سینوس پالونیدال و ... مراجعه کرده است .
ps-2-فردی که بیماری خفیف سیستمیک داشته باشد و بیماری تحت کنترل بوده و هیچگونه محدودیتی جهت بیمار ایجاد نکرده باشد .
مانند : هیپرتنشن کنترل شده ، دبابت کنترل شده ، برونشیت مزمن ، چاقی بیش از حد و انتهاهای (بالایی و پایینی) سنی .
ps-3-فردی که بیماری شدید سیستمیک داشته باشد و محدودیت های عملکردی برای او ایجاد شده است .
مانند :هیپرتنشن کنترل نشده , دیابت قندی با مشکلات عروقی ، سکته قلبی ، بیماری های محدود کننده ریه ، نارسایی عروق کرونر ، تیروتوکسیتوز و ...
ps-4-بیماری که بیماری شدید سیستمیک داشته باشد و زندگی فرد را در معرض خطر قرار دهد .
مانند : نارسایی احتقانی قلب ، آنژین صدری ناپایدار ، اختلالات عملکردی پیشرفته ریه و کلیه و کبد و ...
ps-5-بیماری که رو به مرگ است و پیش بینی نمی شود بدون عمل جراحی زنده بماند .
مانند : آنوریسم پاره شده شکمی ، آمبولی ریوی ، صدمات وارده به سر همراه با افزایش فشار داخل جمجمه ای و ...
ps-6-بیماری که مرگ مغزی اعلام شده است و جهت اهدای اعضایش به اتاق عمل ارسال می شود .
E-کلاس اورژانس : هر بیماری که به عمل اورژانسی (غیر قابل انتظار) است .
مانند : تصادفات ، آپاندیس ، پارگی طحال ، چاقو خوردن و ...
ممکن است بیماران با هر کدام از این 6کلاس کاندید عمل اورژانس شوند که در این صورت پسوند اورژانس به کلاس این بیمار اضاف خواهد شد .
مثال 1-کودک یک ساله کاندید عمل لوزه ؟ کلاس 2
مثال 2-فردی که 9سال سابقه فشار خون بالا دارد و دیابتیک است ؟ کلاس 3
مثال 3-فردی که تومور مغزی بدخیم دارد و متاستاز رخ داده است و کاندید عمل جراحی آپاندیسیت است ؟ کلاس 5 اورژانس
مثال 4-فردی که تومور خوش خیم دارد و دچار شکستگی گردن فمور است ؟ کلاس 2 اورژانس
الکترولیت ها
جهت برقراری تعادل مایع میان فضاهای داخل سلولی و خارج سلولی ، مایعات بدن به طور طبیعی میان دو بخش اصلی یا فضاها در حال جابجایی و انتقال می باشند . از دست رفتن مایعات بدن این تعادل را بر هم می زند . گاهی اوقات مایعات بدن ازدست نمی روند بلکه جهت استفاده در ECF یا ICF در دسترس نمی باشند . از دست رفتن مایعات در یکی از فضاهایی که در برقراری تعادل میان ECF و ICF شرکت ندارند ، چرخش مایع به فضای سوم نام دارد . کاهش برونده ادراری علیرغم مصرف کافی مایعات از نشانه های زودرس چرخش مایع به فضای سوم می باشد . سایر علایم و نشانه ها عبارتند از :
-تاکیکاردی
-هیپوتنشن
-کاهش فشار ورید مرکزی
-ادم
-افزایش وزن بدن
-عدم تعادل میان جذب و دفع مایعات
چرخش مایع به فضای سوم در مواردی مانند آسیت ، سوختگی ، التهاب پرده صفاق ، انسداد روده ، ورود خون فراوان به داخل مفصل یا حفرات بدن دیده ی شود .
کار الکترولیت ها :
الکترولیت ها مواد شیمیایی فعال هستند که توانایی هدایت جریان اکتریکی را دارند و در محلول به دو ذره باردار مثبت و منفی تقسیم می شوند . ذرات باردار مثبت را کاتیون و ذرات باردار منفی را آنیون می گویند . غلظت الکترولیت ها در مایع داخل سلولی با خارج سلولی متفاوت است . مهمترین کاتیون خارج سلولی سدیم می باشد که نقش مهمی در تنظیم حجم مایعات بدن دارد .
توضیع الکترولیت ها :
آب و الکترولیت ها در بدن در اجزای مختلفی پراکنده شده اند و ترکیب ثابتی ندارند و دائما در بین اجزاء در حال حرکتند . این حرکت و جابجایی آب و الکترولیت ها ازطریق انتشار پاسیو تسهیل شده ، اسمز و یا انتقال فعال بین اجزای داخل و خارج سلولی در جریان می باشند . برخی املاح و الکترولیت ها به کمک انتشار و بر اساس اختلاف غلظتشان و برخی از طریق انتقال فعال و در خلاف شیب غلظتی که دارند از طریق صرف انرژی جابجا می شوند .
واحد اندازه گیری الکترولیت ها :
از آنجا که الکترولیت ها در بدن به شیوه های گوناگون با یکدیگر ترکیب می شوند ، برای بیان غلظت آنها به جای استفاده از میلی گرم که واحد وزن است از میلی اکی والان در لیتر (meq/lit) که واحد فعالیت شیمیایی است استفاده می شود .
اسمولاریتی :
غلظظت املاح را در 1000 میلی لیتر محلول بیان می کند . دما و مقدار املاح بر میزان اسمولاریته محلول موثر است .
اسمولالیتی :
اسمولالیتی غلظت املاح را در 1000 گرم آب بیان می کند . در این حالت نه حرارت و نه مقدار املاح بر میزان اسمولارلیته تاثیر ندارند .
بدن انسان مجهز به مکانیزم هایی است که ترکیب و حجم مایعات بدن را در یک محدوده طبیعی ثابت نگه می دارند . سیستم هایی که در این رابطه دخالت دارند عبارتند از : سیستم کلیوی ، ریه ها ، قلب ، سیستم اندوکراین و سیستم گوارش .
چنانچه غلظت املاح اندک است و دمای بدن نیز در حالت عادی می باشد می توان اسمولاریته و اسمولالیته را معادل هم به کار برد و از اختلاف چشم پوشی کرد .
طبقه بندی راه هوایی (مالامپاتی) و نمای لارنگوسکوپی
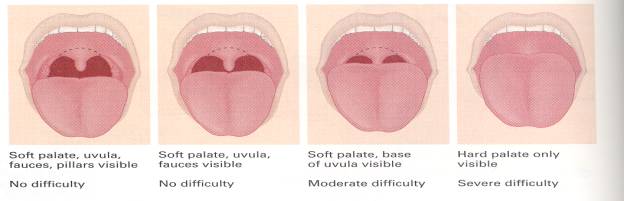
Class I : کام نرم ، چین قدامی و خافی لوزه و زبان کوچک دیده می شود .
Class II : چین های لوزه و نوک زبان کوچک توسط قاعده زبان مخفی می شود .
Class III : تنها کام نرم و قاعده زبان کوچک قابل مشاهده است .
Class IV : حتی کام نرم هم قابل مشاهده نیست .
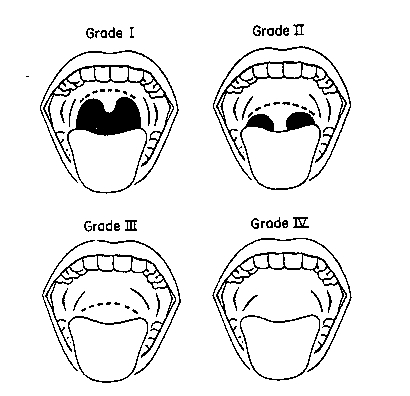
بین عدد مالامپاتی و انچه در لارنگوسکوپی مستقیم دیده می شود و سهولت اینتوباسیون رابطه مستقیم وجود دارد . نمای ورودی گلوت هنگام لارنگوسکوپی مستقیم بصورت زیر درجه بندی می شود :
Grade 1 : سوراخ گلوت بطور کامل قابل رویت است .
Grade 2 : فقط بخش خلفی ورودی گلوت قابل مشاهده است .
Grade 3 : نتها نوک اپی گلوت قابل مشاهده است و هیچ قسمتی از گلوت دیده نمی شود .
Grade 4 : حتی اپی گلوت هم قابل مشاهده نیست .
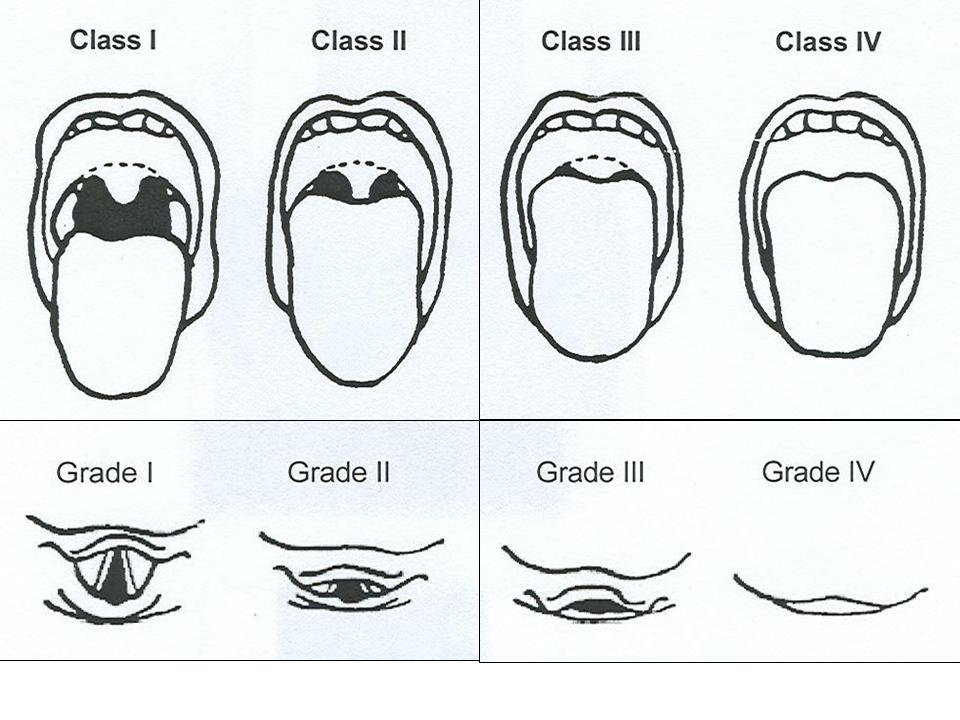
اگر در معاینه زبان کوچک بطور کامل دیده شود ، کلاس یک راه هوایی و درجه یک نمای لارنگوسکوپی است و لوله گذاری نای آسان می باشد .
اگر در معاینه بیمار کام نرم دیده نشود ، کلاس 4 راه هوایی و درجه 3و4 نمای لارنگوسکوپی است . لوله گذاری داخل نای توسط لارنگوسکوپی مستقیم غیر ممکن و یا مشکل است
جراحی چشم و بیهوشی
كاربرد روش بيحسي رتروبولبار كه هماكنون در بيشتر مراكز جراحي چشم در كشور مورد استفاده قرار ميگيرد، ممكن است احتمال خطر بيماران را افزايش دهد. هم اينك در بسياري از كشورها از روش بيحسي پري بولبار، ساب تنون و روشهاي نوين ديگر استفاده ميشود.
در حال حاضر، روش بيحسي پري بولبار براي بيماران مبتلا به بيماريهاي سيستميك كه بيهوشي عمومي براي آنها خطرناك است، توصيه ميشود.
تهوع واستفراغ بعد از عمل جراحی
شيوع تهوع و استفراغ بعد از عمل جراحي بستگي به فاكتورهاي متعددي دارد كه شامل : نوع بيهوشي ، نوع و مدت عمل جراحي و جنسيت بيمار ( زيرا خانم ها بيشتر از آقايان دچار اين عارضه مي شوند ) دارد .
بيماراني كه دچار بيماري حركت (Motion Sickness ) ميشوند پس از عمل جراحي بيشتر گرفتار تهوع و استفراغ ميشوند .
درمان
در اين جا هدف ، پيشگيري از ايجاد اين وضعيت بوده و بيشتر مطالعات متوجه همين مسئله مي باشد تا درمان .
مصرف روتين داروهاي ضد استفراغ در تمام اعمال جراحي لازم نيست زيرا طبق آمار ، 30% بيماران بعد از عمل جراحي دچار اين عارضه مي شوند .
داروي انتخابي كه توسط همگان پذيرفته شده است متوكلوپرومايد مي باشد كه در درمان و پيشگيري تهوع و استفراغ بعد از عمل جراحي به كار مي رود . اين دارو زماني كه به عنوان پيشگيري مصرف مي شود نتايج بسيار متفاوتي را ايجاد مي كند .
Droperidol نيز با مقياس بسيار زيادي تا به حال مصرف شده است .
داروهاي خانوادة فنوتيازين مثل پرفنازين و پروكلرپرومازين نيز به مقدار فراوان در طي ساليان متمادي مصرف شده است .
اين داروها به خصوص در زماني به كار گرفته مي شوند كه از مسكن هاي خانوادة ترياك در طي بيهوشي استفاده شده باشد . مدت زمان اثر اين داروها از مدت زمان اثر داروهاي مسكن مخدر كوتاه تر بوده و بنابراين دوزهاي مكرر از اين دارو هاي ضد استفراغ لازم است كه مصرف شود .
در يك مطالعه تحقيقاتي كه روي متوكلوپرومايد ، پرفنازين ، دروپريدول و اوندانسترون ( Ondansetron ) انجام شده است . بيماران انتخابي ، خانم هايي بوده اند كه تحت اعمال بزرگ جراحي زنان قرار گرفته اند و مشخص شده است كه پرفنازين داروي انتخابي ( و وريدي ) ضد استفراغ براي پيشگيري در اين گروه بوده است .
داروهاي آنتي موسكاريني مثل آتروپين يا هيوسين را به عنوان پيشگيري از افزايش بزاق و ترشحات برونش ها و ايجاد براديكاردي قبل از عمل مي توان به كار برد . اين داروها به عنوان ضد استفراغ مي توانند عمل كنند ولي به خاطر زمان اثر كوتاهشان نسبت به مرفين ، نمي توانند كاملاً اثر استفراغ آور مرفين را از بين ببرند .
هيوسين را از راه پوست نيز به كار برده اند ( ماليدن پماد هيوسين يا گذاشتن Hyosin Patch ) .
Cyclizine آنتي هيستامينيكي است كه به همراه مخدرهاي مسكن به عنوان Premedication مصرف مي شود و روي تهوع و استفراغ بعد از عمل موثر است .
پرومتازين به عنوان پيشگيري و درمان مصرف شده ولي به خاطر اثر آرام بخش و خواب آور شديد آن ، در بيماران كمتر مصرف مي شود .
گزارشات متعددي در مورد مصرف كلونيدين به عنوان Premedication در بچه ها وجود دارد كه روي استفراغ بعد از عمل موثر بوده است .
گفته شده كه زنجبيل معادل متوكلوپراميد روي استفراغ هاي بعد از عمل موثر است ولي در گزارشات بعدي هيچ گونه اثر مفيدي از آن ديده نشده است .
افدرين نيز براي اين عارضه مصرف شده و گزارشات متناقضي در مورد آن وجود دارد .
گزارش شده است كه تزريق وريدي پروپوفول روي استفراغ هاي بعد از اعمال جراحي موثر است .
تحقيقات و بررسي هاي جديد روي آنتاگونيست هاي گيرندة 5HT3 ( 5 - هيدروكسي تريپتامين 3 ) انجام شده است .
Ondansetron ( اندانسترون ) در پيشگيري و درمان تهوع و استفراغ بعد از عمل جراحي موثر بوده است ، تحقيقات بعدي نشان داد كه كه اين دارو معادل متوكلوپراميد اثر دارد .
Granisetron ،Dolasetron وTropisetronاز خانوادة آنتاگونيست هاي گيرندة 5HT3 بوده و مشابه Ondansetron روي تهوع و استفراغ بعد از اعمال جراحي موثر هستند .
تحقيقات زيادي در مورد استفادة همزمان چند داروي ضد استفراغ در پيشگيري و درمان انجام نشده است ، اگرچه Ondansetron و Granisetron به همراه دگزامتازون مصرف شده و نتايج خوبي داشته است . همراهي دگزامتازون با داروهاي آنتاگونيست گيرنده هاي 5HT3 اثر اين داروها را تشديد مي كند .
داروهاي ضد تهوع و استفراغ مصرفي در پيشگيري و درمان استفراغ هاي بعد از اعمال جراحي عبارتند از :
1- آنتاگونيست هاي دوپامين مثل : متوكلوپرامايد و Domeperidone ، Droperidol و بعضي از داروهاي خانوادة فنوتيازين
2- كورتيكواستروئيدها مثل : دگزامتازون.
3- كانابينوئيدها ( مشتقات حشيش ) مثل : Malbilon.
4- بنزوديازپين ها ، مثل : لورازپام
5- آنتي هيستامين ها ، مثل : ديفن هيدرامين . آنتي هيستامين هاي غير خواب آور ، مثل ترفنادين به علت نفوذ بسيار كم در سيستم CNS اثر ضد تهوع و استفراغ ندارند .
6- آنتاگونيست هاي گيرندة 5HT3 ، مثل : Ondansetron
 با سلام . هدف از ایجاد این وبلاگ ارتقا کیفیت آموزشی برای دانشجویان رشته هوشبری سراسر کشور میباشد. امید است با نظرات خود ما را در این هدف یاری فرمایید.
با سلام . هدف از ایجاد این وبلاگ ارتقا کیفیت آموزشی برای دانشجویان رشته هوشبری سراسر کشور میباشد. امید است با نظرات خود ما را در این هدف یاری فرمایید.